ЛЕЧЕБНАЯ
ГИМНАСТИКА
Лечебная гимнастика
- комплекс движений, мышечных напряжений, поз, выполняемых самим
пациентом с целью лечения нарушений мышечной регуляции и коррекции осанки,
связанных с вертеброгенной патологией или с образом жизни, которые
сопровождаются различными расстройствами
двигательного и дыхательного стереотипов с хроническим утомлением и болью.
Здесь же мы сочли уместным привести методики самомассажа,
которые существенно усиливают эффективность гимнастики в терапии и профилактике вертеброгенных
заболеваний нервной системы.
Следовательно,
больной с вертеброгенной патологией, с разнообразными мышечными нарушениями
рефлекторного характера в острой стадии заболевания, при компрессии корешка или с
нейродистрофическими синдромами, при хроническом течении патологического
процесса приобретает такие нарушения
мышечной регуляции, которые становятся ведущим патогенетическим звеном,
поддерживающим болевой синдром и приводящим к потере трудоспособности. На
определенном этапе эти нарушения можно устранить только с помощью лечебной
гимнастики и самомассажа, что экономит
материальные средства пациента и государства и предотвращает осложнения
традиционно избыточной медикаментозной
терапии.
Лечебный
гимнастический комплекс в каждом конкретном случае имеет общий стержень
из упражнений, поддерживающих или восстанавливающих оптимальный двигательный
стереотип, и специальных упражнений типа постизометрической релаксации,
растяжения мышц, самомобилизации позвоночника, лечения положением, направленных на
исправление нарушений в конкретных мышечных группах, отделах позвоночника.
В процессе роста,
развития, профессиональной деятельности у каждого человека вырабатывается свой
динамический двигательный стереотип, то есть способность владеть сознательно и спонтанно своими мышцами
при ходьбе, сидении, общении, выполнении
той или иной работы. К сожалению,
современный образ жизни с гиподинамией, длительным сидением за компьютером или за рулем машины, в транспорте,
за телевизором, переедание с
ожирением приводят к выработке неблагоприятного двигательного стереотипа с нарушениями осанки, дисгармонии
работы мышц, потере пластичности, которые трудно поддаются коррекции и
неминуемо приводят с течением времени к дистрофическим заболеваниям
позвоночника.
Ситуация часто
усугубляется хроническим стрессом, связанным с избытком
отрицательной информации, неопределенностью будущего, трудно принимаемых современным человеком. Эти психогении также
способствуют поддержанию
аномальной осанки со спастическими и нейродистрофическими
изменениями в определенных мышцах, сопровождающихся хронической болью,
дискомфортом, утомляемостью, вегетативно-сосудистыми
расстройствами, функциональными, а затем и органическими заболеваниями
внутренних органов, эндокринной системы.
Расстройства мышечной регуляции
подчиняются определенной закономерности,
связаны с избирательной функцией одних мышц преимущественно поддерживать тело в вертикальном положении, обеспечивая
статику, других - осуществлять направленное движение. Первые из них склонны к спазму, гипертонии, вторые - к
расслаблению, гипотонии. Итогом
поломки двигательного стереотипа являются типичные нарушения осанки и
движений - перекрестные и «этажный» синдромы.
 Нижний перекрестный
синдром.
Нижний перекрестный
синдром.
При этом типе нарушения
осанки наблюдается слабость прямой мышцы живота и напряжение паравертебральных
мышц, выпрямляющих позвоночник. В результате живот выступает вперед, свисает,
а пояснично-крестцовый отдел переразогнут. Это гиперлордозирование усиливается за счет спазмирования
подвздошно-поясничной мышцы и рецепторного торможения мышц живота. Ягодичные мышцы расслаблены» но напряжены сгибатели бедра, напрягатель широкой фасции,
квадратная мышца поясницы, сгибатели
голени. Наличие стойкого гиперлордоза с наклоном таза вперед компенсируется кифозированием
грудного отдела и шейным
гиперлордозом.
Такая
осанка способствует дистрофическому поражению нижних поясничных дисков, межостисгых связок,
суставов поясничного, грудного и шейного
отделов позвоночника, развитию миофасциального синдрома с хронической люмбоишиалгией в связи с
перегрузкой соответствующих мышц и
связок, цервикалгии, торакалгии.
Верхний перекрестный синдром.
 В этом случае
преобладает дисбаланс в мышцах шеи и плечевого пояса. Напряжены верхняя часть
трапециевидной мышцы, мышца, поднимающая
лопатку и лестничные мышцы, грудино-ключично-сосцевидные мышцы, а нижняя часть трапециевидной мышцы и
зубчатые мышцы расслаблены. Грудные мышцы спазмированы, тонус межлопаточных мышц снижен. Глубокие разгибатели головы,
подзатылочные мышца, ременная мышца
находятся в состоянии гипертонуса, глубокие сгибатели (длинные мышцы головы, шеи, подъязычные мышцы)
релаксированы. В результате голова и шея смещаются вперед, верхнешейный
отдел гиперлордозирован, фиксирован укороченной выйной связкой. Кифозирован верхнегрудной отдел. Эти нарушения
становятся еще более выраженными при
повороте головы, в положении сидя, при поднимании рук.
В этом случае
преобладает дисбаланс в мышцах шеи и плечевого пояса. Напряжены верхняя часть
трапециевидной мышцы, мышца, поднимающая
лопатку и лестничные мышцы, грудино-ключично-сосцевидные мышцы, а нижняя часть трапециевидной мышцы и
зубчатые мышцы расслаблены. Грудные мышцы спазмированы, тонус межлопаточных мышц снижен. Глубокие разгибатели головы,
подзатылочные мышца, ременная мышца
находятся в состоянии гипертонуса, глубокие сгибатели (длинные мышцы головы, шеи, подъязычные мышцы)
релаксированы. В результате голова и шея смещаются вперед, верхнешейный
отдел гиперлордозирован, фиксирован укороченной выйной связкой. Кифозирован верхнегрудной отдел. Эти нарушения
становятся еще более выраженными при
повороте головы, в положении сидя, при поднимании рук.
У таких людей
преобладает высокое грудное дыхание с одышкой. Боли в шее, чувство «комка
в горле» - обычные жалобы больных с данным синдромом. Нестабильный остеохондроз,
спондилоартроз нередко обрастает вегетативно-сосудистыми нарушениями,
хроническими болями в позвоночнике,
цервикокраниалгией, развивается синдром позвоночной артерии.
«Этажный» синдром.
При этом синдроме участки гипертрофированных и
гипотрофированных мышц распределяются как бы этажами снизу вверх. На нижнем
этаже обнаруживаются гипертрофированные мышцы задней поверхности бедра (ишиокруральные),
ягодичные мышцы вялые, свисают, паравертебральные мышцы поясничной области
слабые, но резко выделяются их гипертрофированные участки в области
нижнегрудного и верхнепоясничного отделов на фоне круглой спины. Вялые, слабо
выражены межлопаточные мышцы, напряжены трапециевидные, лестничные мышцы,
мышцы, поднимающие лопатку.
У больных отмечается своеобразная «обезьянья» походка -
наклон головы и туловища вперед, ноги полусогнуты, опущены ягодицы. Нижняя
часть живота опущена, выбухает вперед, а по бокам живота видны углубления за
счет напряженных косых мышц, кзади в области талии брюшная стенка выбухает
подушками - ложная грыжа.
Чаще всего больные жалуются на. боли в грудном отделе в области спазмированных
паравертебральных мышц, в пояснице, крестце, по ходу подреберий.
Показания к лечебной гимнастике в вертеброневрологии.
1. Нарушения двигательного стереотипа (осанки),
некоординированность мышц, сопровождающиеся болями переутомления при нагрузке,
к концу дня (цервикокраниалгия, торакалгия, люмбалгия, сакралгия).
2. Вертеброгенные рефлекторные болевые и корешковые
синдромы вне обострения, для профилактики рецидивов.
3. Вертеброгенные мышечно-дистонические нарушения при
хроническом течении заболевания.
4. Начальные стадии неструктурных деформаций позвоночника
(идиопатический сколиоз, постуральный кифоз, гиперлордоз).
5. Нарушения подвижности позвоночника (функциональная
ригидность, нестабильность в начальных стадиях остеохондроза).
6. Синдром спондилоартралгии (начальные стадии
спондилоартроза).
7. Вертеброгенные мышечные нейродистрофические синдромы,
миофасциальный синдром.
8. Связочно-суставные и костные нейродистрофические
синдромы
9. Компрессионно-ишемические невропатии.
10. Вертебровисцеральные синдромы.
Противопоказания.
1. Острая стадия заболевания, резко выраженный болевой
синдром.
2. Тяжелые соматические заболевания.
3. Воспалительные, эндокринно-метаболические заболевания,
тяжелые формы дисплазий, опухоли позвоночника.
4. Психические заболевания.
Гимнастика для позвоночника.
Важнейшее значение при выполнении упражнений имеет правильное
положение тела, что обеспечивает безопасность их выполнения и корригирует
осанку.
Положение стоя: ноги на ширине плеч, носки
стоп направлены прямо вперед, опора на всю стопу. Ноги слегка согнуты в
коленных суставах, коленные суставы расположены точно над голеностопными.
Живот втянут. Плечи расправлены, спина чуть прогнута кпереди, лопатки сведены.
Шея в нейтральном положении, взгляд направлен прямо.
Положение сидя: ноги разведены до ширины
плеч, опора на всю стопу. Мышцы живота и ягодицы расслаблены. Плечи
расправлены, опущены, руки свободно свисают вдоль туловища. Взгляд - прямо
перед собой.
Простое заучивание этих поз, сознательный их контроль с
доведением до автоматизма дают возможность значительно улучшить динамический
двигательный стереотип, нормализовать дыхание, снять боли от утомления в
различных отделах позвоночника.
Гимнастика для шейного отдела позвоночника
Упражнения для лечения хронической цервикокраниалгии, цервикалгии, цервикобрахиалгии и
профилактики обострений.
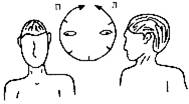 1. Повороты головы в стороны
1. Повороты головы в стороны
Больной стоит или сидит на стуле, руки свободно свисают
вдоль туловища, смотрит прямо перед собой, шея ровная. Поворот осуществляется медленно
в три приема. В первой трети поворота взгляд направлен вперед, во второй трети
- глаза поворачиваются максимально в сторону вращения, и завершается поворот
головы синхронно с содружественным полуразворотом туловища. Повторяется 5-10
раз в обе стороны.
2. Кивание головой

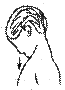 Пациент на вдохе медленно поднимает
подбородок и направляет взор вверх до появления в поле зрения потолка над
собой. После секундной паузы, на выдохе максимально наклоняет голову вперед,
переводя взор на пол, старается достать подбородком грудь в области яремной
вырезки. Делается 5-10 повторений.
Пациент на вдохе медленно поднимает
подбородок и направляет взор вверх до появления в поле зрения потолка над
собой. После секундной паузы, на выдохе максимально наклоняет голову вперед,
переводя взор на пол, старается достать подбородком грудь в области яремной
вырезки. Делается 5-10 повторений.
3 Наклоны головы в стороны
 Шея выпрямлена, взгляд прямо перед собой.
Наклон в сторону осуществляется плавно, аккуратно, нужно представить себе ось
вращения на уровне кадыка, как будто вы хотите положить
Шея выпрямлена, взгляд прямо перед собой.
Наклон в сторону осуществляется плавно, аккуратно, нужно представить себе ось
вращения на уровне кадыка, как будто вы хотите положить  ухо на плечо. Никогда не форсируйте
движение. Выполняется 5-10 наклонов в обе стороны.
ухо на плечо. Никогда не форсируйте
движение. Выполняется 5-10 наклонов в обе стороны.
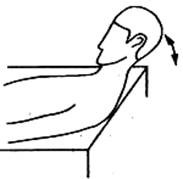
4. Переднезаднее смещение головы
Нейтральное положение головы. Взгляд направлен прямо,
подбородок расположен параллельно полу. На выдохе голова смещается назад и
вытягивается вверх. Подбородок движется в горизонтальной плоскости. Следить за
тем, чтобы затылок не запрокидывался назад. На вдохе голова возвращается в
исходное положение. Повторяется 5-10 раз.

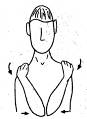
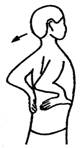
 5. Пожимание плечами
5. Пожимание плечами
Первый вариант. Из исходного положения, в процессе медленного
полного вдоха больной поднимает плечи на максимальную высоту и отводит их
назад. На медленном выдохе плечи опускаются и выводятся вперед. Упражнение
повторяется 5 раз.
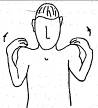
Второй вариант. Руки согнуты в локтевых суставах, кончики
пальцев устанавливаются на плечи. На вдохе локти и плечи поднимаются кверху и
отводятся назад. На выдохе локти опускаются вперед и сводятся перед грудью на
подъеме в конце выдоха. Затем начинается вдох, и цикл повторяется 5 раз.
Третий
вариант. Плечи поднимаются с усилием максимально вверх и удерживаются в этом
положении 10 с. Затем мышцы плечевого пояса и шеи полностью расслабляются
(10-15 с). Свисающие руки оттягивают плечевой пояс вниз, растягивая мышцы, поднимающие
лопатку, трапециевидные мышцы.
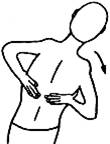
 6. Противодавление рукой на голову
6. Противодавление рукой на голову
Первый
вариант, а) Основание ладони одной из рук устанавливается на центр лба. Головой
делается попытка движения вперед, рука препятствует этому движению, оказывая  умеренное противодавление в течение 10 с. Затем следует пауза 10 с. и
прием повторяется 5-10 раз;
умеренное противодавление в течение 10 с. Затем следует пауза 10 с. и
прием повторяется 5-10 раз;
б)
голова давит на ладонь в направлении наклона вперед. В
остальном условия те же, что и в варианте.
Второй
вариант, а) Основание ладони располагается на височной области, на одноименной
стороне. Попытка наклона головы в сторону предотвращается умеренным
противодавлением ладони в
течение 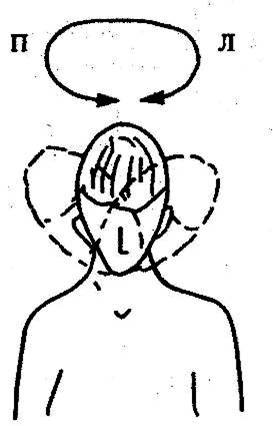 10 с. После паузы прием повторяется 5-10
раз с обеих сторон.
10 с. После паузы прием повторяется 5-10
раз с обеих сторон.
б) то
же, но ладонь упирается сбоку в скуловую кость;
в) то
же, но ладонь располагается на нижней челюсти.
Третий
вариант отличается от второго тем, что делается попытка вращения головы в
сторону фиксирующей ладони.
Четвертый
вариант, а) Обе ладони со сцепленными в «замок» пальцами располагаются на
затылке. Головой проводится попытка движения назад, руки удерживают голову в
статическом положении в течение 10 с, затем следует
пауза. Прием повторяется 5 -10 раз;
б)
головой обозначается разгибание (запрокидывание) против сопротивления ладоней,
расположенных на затылке. Остальные условия те же.
Пятый
вариант. Сцепленные «замком» ладони охватывают шейный отдел позвоночника
сзади. Движение головы обозначается в направлении назад или разгибания, при
этом локти сведены впереди и касаются друг друга. В остальном
условия те же, что и в предыдущих вариантах.
7. Круговые движения головы
Круговые движения головы завершают предыдущие. Выполняются
медленно, плавно, с постепенным выбором возможного объема движения, синхронно
с дыханием и взором. На выдохе голова опущена максимально вниз без напряжения,
мышцы расслаблены, взор также направлен вниз. Из этого положения начинается
круговое движение головы по часовой стрелке. Одновременно поворачиваются глаза
в ту же сторону по мере вращения и начинается
медленный вдох, который заканчивается в положении максимального свободного
разгибания головы и при взоре, направленном вверх. Вторая половина движения
сочетается с выдохом и направлением взора по окружности вниз. Следующее
круговое движение осуществляется в направлении против часовой стрелки. На одно
движение затрачивается не менее 10 с. Всего
выполняется 5-10 движений в обе стороны.
Восстановление
подвижности шейного отдела позвоночника самомобилизацией
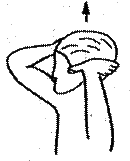
І 1. Вытяжение шейного отдела
позвоночника
Больной сидит на стуле. Шейный отдел в нейтральном положении. Взор направлен  вперед. Пациент охватывает голову кистями
рук таким образом, что первые пальцы упираются в скуловые кости, а остальные лежат
на затылке. На выдохе осуществляется выталкивание головы вертикально вверх в
течение 10 -15 с. Прием повторяется 5 раз.
вперед. Пациент охватывает голову кистями
рук таким образом, что первые пальцы упираются в скуловые кости, а остальные лежат
на затылке. На выдохе осуществляется выталкивание головы вертикально вверх в
течение 10 -15 с. Прием повторяется 5 раз.
2. Самомобилизация
атлантоокципшпального сочленения
Пациент
держит голову прямо, взор направлен вперед. Из этого положения он поворачивает
голову и глаза максимально в сторону. Затем он поднимает голову вверх до
легкого сопротивления и направляет взор вверх. Быстрый кивок вверх на высоте
вдоха завершает прием. Наклон головы вниз и взгляд вниз заканчивается на выдохе
быстрым кивком вниз.
3. Боковой
наклон шейного отдела с противодержанием
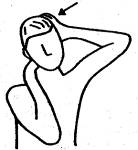 Первый вариант. Одна рука располагается
на теменной кости
Первый вариант. Одна рука располагается
на теменной кости  и наклоняет голову в противоположную
сторону. Локтевой край кисти и пятый палец другой руки упирается в нижний
позвонок мобилизуемого шейного сегмента.
и наклоняет голову в противоположную
сторону. Локтевой край кисти и пятый палец другой руки упирается в нижний
позвонок мобилизуемого шейного сегмента.
Второй
вариант. Для мобилизации средне- и нижнешейных
сегментов голова наклоняется в сторону вышерасположенной руки, а другая рука
охватывает шею, сзади, фиксируя дугу нижнего позвонка блокированного сегмента
третьим-четвертым пальцами. После достижения легкого сопротивления на вдохе на
выдохе слегка увеличивается наклон, достигается релаксация шейных мышц и
мобилизация сегмента.
4. Сгибание, разгибание, наклон в сторону и
ротация головы с 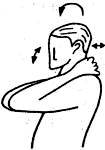 фиксацией нижнего позвонка блокированного
сегмента
фиксацией нижнего позвонка блокированного
сегмента
Пациент
закладывает обе кисти рук за голову так, чтобы ульнарные
края ладоней удерживали за
дужку и поперечные отростки нижний позвонок мобилизуемого двигательного
сегмента шейного отдела позвоночника. Локти сведены впереди груди. Голова
смещается вперед с легким наклоном, назад с минимальным разгибанием, слегка
наклоняется в сторону или вращается до появления сопротивления. Повторяется
ритмично 5-10 раз в том или ином направлении.
5. Самомобилизация шейно-грудного
перехода Больной сидит на стуле, смотрит прямо перед собой. Руки вытянуты
горизонтально в стороны, ладони супинированы. Из
исходного положения больной переводит одну из рук в положение пронации, большой
палец кисти направляется вниз. Одновременно поворачивает голову и переводит
взгляд в сторону премированной руки. Затем проделывает тот же прием в другую
сторону. Всего делается 5 -10 повторений.

Целенаправленная работа с мышцами
шейного отдела позвоночника
Постизометрическая саморелаксация мышц шеи
и головы.
 1. Глубокие сгибатели шеи. Пациент
сидит за столом, опираясь локтями на стол, кисти упираются основаниями в
нижнюю челюсть, шея в нейтральном положении. На выдохе больной давит
подбородком вниз на руки, продолжая давление в течение 10 с,
смотрит вниз. На вдохе голова слегка отводится назад и запрокидывается, взгляд
направлен вверх. Делается 5 повторений.
1. Глубокие сгибатели шеи. Пациент
сидит за столом, опираясь локтями на стол, кисти упираются основаниями в
нижнюю челюсть, шея в нейтральном положении. На выдохе больной давит
подбородком вниз на руки, продолжая давление в течение 10 с,
смотрит вниз. На вдохе голова слегка отводится назад и запрокидывается, взгляд
направлен вверх. Делается 5 повторений.
2. Прямые
(большая и малая) мышцы головы. В положении сидя на стуле, пациент
охватывает голову двумя руками таким образом, чтобы большие пальцы кистей опирались
на основания скуловых костей, а остальные располагались на затылке. На вдохе -
взор вверх и давление
затылком на пальцы рук. Изометрическое сокращение 10 с,
затем на выдохе - взор вниз и легкое растяжение кивком
головы вперед.
3. Косые
(верхняя и нижняя) мышцы головы. Ладонь одной руки устанавливается на
нижнюю челюсть противоположной стороны. Другая рука захватом головы сзади
оказывает давление на висок со стороны напряженных мышц. На вдохе в течение 10
с голова давит на вышерасположенную
руку, на выдохе усиливается растяжение мышц синхронным усилением наклона
головы обеими руками.
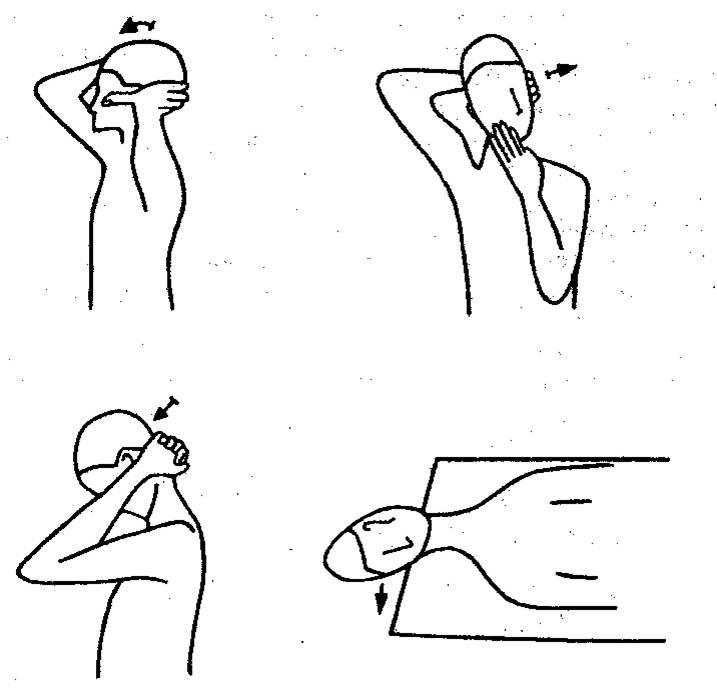
4. Разгибатели
головы и шеи. Больной сидит, положив ладони рук, сплетенных пальцами в
«замок» на затылок. На вдохе синхронно со взглядом
вверх проводится противодавление затылком на руки в изометрическом режиме (10
с). Затем следует выдох, взор вниз и легкое усиление наклона головы с
увеличением растяжения релаксированных мышц.
5. Лестничные и грудино-ключично-сосцевидная
мышцы. Пациент лежит на спине, голова свисает с кушетки, сохраняя легкий
контакт углом подбородка с ее краем, повернута в сторону противоположную от напряженных
мышц. Взгляд вверх и вдох приводят к автоматическому сокращению мышц (10 с).
Во время выдоха под действием силы тяжести 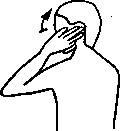 голова опускается, мышцы расслабляются и
растягиваются.
голова опускается, мышцы расслабляются и
растягиваются.
6. Короткие ротаторы шейного отдела позвоночника.
В положении сидя пациент поворачивает голову в болезненную сторону,
фиксируя это положение ладонью руки, расположенной на противоположной нижней
челюсти и скуловой кости. На вдохе взор обращается в здоровую сторону, голова
давит на фиксирующую руку (10 с). На выдохе - взор в сторону поворота и
увеличение ротации до легкого сопротивления.
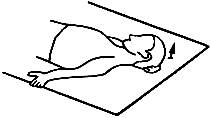 7. Верхняя
часть трапециевидной мышцы. Больной лежит на спине. Рукой (на стороне
поражения) держится за край кушетки, растягивая верхнюю порцию трапециевидной
мышцы. Ладонью другой руки, подложенной под голову, он оказывает давление на
теменную область со стороны спазмированной мышцы и отводит голову в сторону
7. Верхняя
часть трапециевидной мышцы. Больной лежит на спине. Рукой (на стороне
поражения) держится за край кушетки, растягивая верхнюю порцию трапециевидной
мышцы. Ладонью другой руки, подложенной под голову, он оказывает давление на
теменную область со стороны спазмированной мышцы и отводит голову в сторону 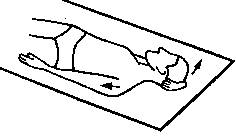 не вызывая сопротивления. На вдохе взор
переводится в больную сторону (10 С), в фазе расслабления на выдохе
увеличивается отведение головы в сторону.
не вызывая сопротивления. На вдохе взор
переводится в больную сторону (10 С), в фазе расслабления на выдохе
увеличивается отведение головы в сторону.
8. Мышца,
поднимающая лопатку. В положении лежа на спине больной
максимально опускает плечевой пояс, фиксирует руку на стороне боли, подложив ее
ладонью вверх под ягодицу. Другая рука, заведенная за голову, давит на темя,
отводя голову в здоровую сторону в пределах свободного хода. Далее он делает
медленный вдох и смотрит в сторону боли (10 с), затем на выдохе дополнительно
отводит голову за счет достигнутого расслабления.
Замечание. Упражнения 7 и 8 можно выполнять сидя,
держась рукой (на стороне болезненной мышцы) захватом снизу за сиденье стула.
Тренировка расслабленных мышц шеи. В шейном отделе при нарушениях осанки и
двигательного стереотипа у больных с дегенеративными заболеваниями
позвоночника гипотония и гипотрофия чаще развивается в глубоких сгибателях
шеи, что сопровождается гиперлордозом, лестничным спондилолистезом. Эти мышцы, являясь антагонистами разгибателей шеи, играют важную
роль в цервикальном отделе позвоночника, такую же, как мышцы брюшного пресса в
грудном и поясничном отелах.
Тренировка
глубоких сгибателей шеи.
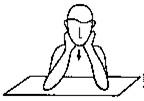
Изометрическая
тренировка глубоких сгибателей шеи наклоном головы. Больной сидит за столом,
подперев голову ладонями рук, упираясь локтями в крышку стола. Из этого
положения он сильно давит подбородком вниз на руки, которые препятствуют этому
движению. Делается вначале 5 повторений, затем их число доходит до 20.
Упражнение  рекомендуется выполнять 2 раза в день.
рекомендуется выполнять 2 раза в день.
Сгибание
головы в положении лежа. Пациент ложится на край кушетки, голова находится над
ее краем. На выдохе больной сгибает голову, 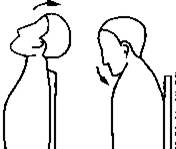 стараясь достать подбородком грудину. В
точке максимального сгибания голова задерживается на 1 - 2 с, число повторений
растет с каждой тренировкой от 5 до 20.
стараясь достать подбородком грудину. В
точке максимального сгибания голова задерживается на 1 - 2 с, число повторений
растет с каждой тренировкой от 5 до 20.
Наклон головы вперед при разгибании грудного отдела
позвоночника. Больной сидит на стуле, прислоняясь серединой грудного отдела
позвоночника к спинке стула. Из исходного положения он максимально разгибает
спину на вдохе, затем на выдохе кивает головой вперед, одновременно выпрямляя
спину за счет напряжения мышц живота и удерживая голову в том же положении
несколько секунд. После чего возвращается в исходное положение. Количество
повторений нарастает от 5 до 20.
Тренировка
других мышц шеи проводится по показаниям при наличии вялых парезов, гипотрофии
после иммобилизации шейного отдела позвоночника, при гипермобильности
1 - 2-й степени.
Для тренировок используются те же позиции, которые
применяются для саморелаксации мышц, но упражнения
выполняются в изометрическом режиме без последующей релаксации. Делается в
среднем 10-20 повторений за сеанс. Курс лечения -1-2 мес.
Самомассаж при шейных вертеброгенных болевых синдромах.
Самомассаж при вертеброгенных заболеваниях нервной системы
шейного уровня позволяет облегчить боль, снять мышечный и сосудистый спазм при
цервикокраниалгии, цервикалгии, цервикобрахиалгии, синдроме позвоночной
артерии. Массируются мышцы, триггерные и биологически активные точки.
Применяется точечный массаж, используются элементы классического и
соединительнотканного массажа. Для массажа используются в основном подушечки
пальцев. Во время воздействия на измененные участки мышц, связок, болевые и
биологически активные точки возникают боли, чувство рези, мурашек, легкого
тепла. Важно не вызывать резкой боли, следить за собственной реакцией и
фиксировать положительный результат. Количество сеансов на курс лечения – 10 -
15, через день. Первые сеансы лучше проводить в присутствии врача - специалиста
по вертебрологии и массажу.
Методика
массажа.
Исходное положение: сидя на стуле.
1.Поверхностное
поглаживание волосистой части головы от темени к подзатылочной области с обеих
сторон ладонными поверхностями первых - пятых пальцев.
2. Поглаживание
заднебоковых отделов шеи подушечками ногтевых фаланг вторых - четвертых пальцев
от средней линии до заднего края грудино-ключично-сосцевидной мышцы, от
подзатылочной области до седьмого шейного
позвонка. Сверху вниз, синхронно с обеих сторон.
3. Поглаживание шеи и надплечий ладонными
поверхностями второго - пятого пальцев противоположной руки (справа и слева).
Движение сверху вниз и в сторону по ходу волокон трапециевидной мышцы до
плечевого сустава.
4. Поперечное
разминание паравертебральных мышц шеи кончиками вторых - пятых пальцев. Шея
плотно охватывается ладонями с обеих сторон, подушечки пальцев устанавливаются
на разгибатели шеи паравертебрально и смещаются вместе с кожей поперёк мышечных
волокон за счет сгибания пальцев в межфаланговых суставах. ,
5. Поверхностное
поглаживание шеи и надплечъя.
6. Глубокое
растирание и поперечное разминание верхнего края трапециевидной мышцы
ногтевыми фалангами пальцев, 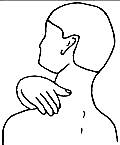 поочередно с обеих сторон от основания шеи
до плечевого сустава.
поочередно с обеих сторон от основания шеи
до плечевого сустава.
7. Поверхностное
поглаживание шеи и надплечья.
8. Штрихование
надостной мышцы и мышцы, поднимающей лопатку. Подушечки ногтевых фаланг третьего-четвертого
пальцев погружаются под прямым углом в мышцы и штрихуют их короткими движениями
на себя последовательно от верхневнутреннего угла лопатки, зателі над ее остью до плечевого сустава. При
этом кисть плотно Лежит
на плече, пальцы не отрываются от кожи.
9. Плоскостное
поглаживание надплечья и шеи.
10. Штрихование в
сторону остистого отростка седьмого шейного позвонка, затем паравертебральных мышц шеи в
восходящем направлении до подзатылочной области (с обеих сторон).
 11. Поглаживание.
11. Поглаживание.
12. Точечный
массаж по нижней выйной линии в местах прикрепления к ней подзатылочных мышц.
Проводится кончиком первого, второго или третьего пальцев. Между мышцами и затылочной костью определяются
болевые точки. Их инактивация проводится давлением в течение 7 - 10 секунд с
паузой в 10 с в течение 2-3
мин или круговыми движениями по часовой стрелке 7 с, затем сохраняется
максимальное давление - 2 с, далее следует «раскручивание» против часовой
стрелки - 7 с. Прием повторяется 8 раз.
13. Поглаживание. 
14.
Точечный массаж биологически активных точек заднебоковой поверхности шеи.
Нащупать сосцевидный отросток. Легким надавливанием кончиком указательного
пальца определяются болезненные точки за сосцевидным отростком у его основания,
далее к верхушке его и вниз по краю грудино-ключично-сосцевидной мышцы.
Методика 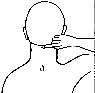 воздействия - умеренное давление в
течение 7 - 10 с, прерывисто - до 2 мин на каждую точку.
воздействия - умеренное давление в
течение 7 - 10 с, прерывисто - до 2 мин на каждую точку.
15. Поглаживание
затылка, шеи и надплечий.
16. Точечное
давление на биологически активные точки по средней линии от наружного
затылочного бугра до остистого отростка CVI1.
Поиск и воздействие на точки осуществляется так же, как указано в
пункте 14.
17.
Поглаживание.
Гимнастика
для грудного отдела позвоночника.
Упражнения
для лечения хронической торакалгии, абдомиалгии, синдромов периартроза суставов
грудной клетки и профилактики обострений
1, Сгибание
и разгибание грудного отдела позвоночника Больной сидит на стуле с высокой
крепкой спинкой» плотно  упираясь на нее поясницей, которая
остается неподвижной в течение выполнения упражнения. Кисти рук сцеплены в
«замок» на задней поверхности шеи, фиксируя шейный отдел позвоночника. На вдохе
больной прогибается назад, грудной отдел прижимается к верхнему краю спинки
стула. Локти разводятся в стороны, лопатки сводятся вместе. Эта стадия
продолжается 10 с. Затем на
выдохе следует наклон вперед. Подбородок опускается: к
упираясь на нее поясницей, которая
остается неподвижной в течение выполнения упражнения. Кисти рук сцеплены в
«замок» на задней поверхности шеи, фиксируя шейный отдел позвоночника. На вдохе
больной прогибается назад, грудной отдел прижимается к верхнему краю спинки
стула. Локти разводятся в стороны, лопатки сводятся вместе. Эта стадия
продолжается 10 с. Затем на
выдохе следует наклон вперед. Подбородок опускается: к 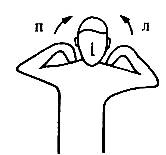 груди, тянется вниз. Локти сводятся
вместе. Грудной отдел позвоночника максимально сгибается как лук. Сгибание-разгибание
повторяются 3-5 раз. Место наибольшего разгибания регулируется подкладыванием
на сиденье стула жестких подушек различной толщины, тем самым смещается
уровень контакта позвоночника со спинкой стула с верхнегрудного на нижнегрудной
отдел.
груди, тянется вниз. Локти сводятся
вместе. Грудной отдел позвоночника максимально сгибается как лук. Сгибание-разгибание
повторяются 3-5 раз. Место наибольшего разгибания регулируется подкладыванием
на сиденье стула жестких подушек различной толщины, тем самым смещается
уровень контакта позвоночника со спинкой стула с верхнегрудного на нижнегрудной
отдел.
2.
Наклоны плеч и головы в стороны
Исходное положение, сидя или стоя с полусогнутыми кистями
рук на плечевых суставах. Больной опускает одно плечо вниз, одновременно наклоняя
голову и поворачивая глаза в ту же сторону, делая при этом выдох.
Противоположное плечо синхронно поднимается вверх («весы»). На вдохе плечи
возвращаются в горизонтальное положение. Упражнение выполняется в обе стороны
10 -15 раз.
3. Разгибание
грудного отдела позвоночника в положении лежа на спине с помощью мяча или
валика
Упражнение
выполняется лежа на коврике, на спине. Под спину в области грудного отдела
подкладывается мячик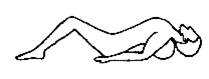 (диаметром от 10 до
(диаметром от 10 до 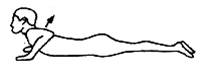
4.
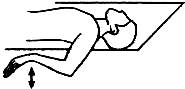
Разгибание позвоночника в положении лежат животе. Пациент лежит на животе, опираясь ладонями рук о пол на уровне плечевых
суставов, касаясь подбородком пола. На медленном выдохе голова и грудь
отрываются от пола за счет напряжения разгибателей позвоночника до ощущения
легкого дискомфорта. Больной смотрит прямо перед собой. В наивысшей точке
необходимо зафиксировать положение, сделать медленный 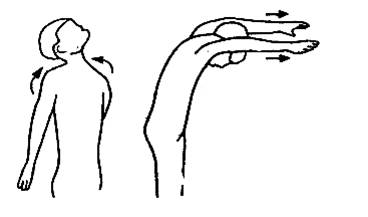 вдох и выдох. По мере тренировки
увеличиваются прогиб позвоночника и длительность пребывания в этом положении
до 3 медленных вдохов и выдохов.
вдох и выдох. По мере тренировки
увеличиваются прогиб позвоночника и длительность пребывания в этом положении
до 3 медленных вдохов и выдохов.
5. «Нырок в воду»
Из
основного положения, стоя максимально отводим плечи, прогибаем грудной отдел
позвоночника, слегка запрокидываем голову назад, сводим вместе лопатки, заводим
выпрямленные руки за спину, смотрим вверх, завершая глубокий вдох, ощущая при
этом предельное расширение грудной клетки. На выдохе руки выносятся вперед,
ладони обращены вниз, пальцы вытянуты вперед, одновременно наклоняются вперед
сначала голова, 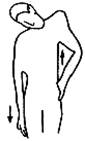 затем туловище. Голова находится между руками,
взгляд обращен вниз. Из этого положения после задержки
дыхания на несколько секунд начинается вдох и плавное разгибание позвоночника
от поясничного, грудного отделов до головы. Движение повторяется 10-15
раз.
затем туловище. Голова находится между руками,
взгляд обращен вниз. Из этого положения после задержки
дыхания на несколько секунд начинается вдох и плавное разгибание позвоночника
от поясничного, грудного отделов до головы. Движение повторяется 10-15
раз.
6.
Наклоны туловища в стороны
В
положении стоя руки плотно прижаты к туловищу. Наклон в стороны делается на
выдохе. Одна рука скользит по ноге вниз, глаза следят за ее движением, вторая
рука перемещается по грудной клетке вверх в подмышечную впадину, не отрываясь
от тела. Упражнение повторяется 10 раз в каждую сторону.
7.
Скольжение по стене.
 Исходное положение: стоя спиной к стене,
ноги на ширине плеч, в
Исходное положение: стоя спиной к стене,
ноги на ширине плеч, в
Восстановление подвижности грудного отдела позвоночника
самомобилизацией.
1. Самомобилизация
грудного отдела вращением сидя. 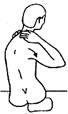 Исходное положение: сидя, подложив плотную
подушечку под одну из ягодиц (на здоровой стороне), кисти рук заложены за шею,
локти разведены. Наклоном в сторону противоположную блокированному сегменту
усиливается локальный сколиоз. После чего поворачиваются последовательно
глаза, голова и корпус в сторону наклона. В это время происходит выдох.
Движение повторяется 3 - 5 раз с незначительным увеличением угла поворота.
Исходное положение: сидя, подложив плотную
подушечку под одну из ягодиц (на здоровой стороне), кисти рук заложены за шею,
локти разведены. Наклоном в сторону противоположную блокированному сегменту
усиливается локальный сколиоз. После чего поворачиваются последовательно
глаза, голова и корпус в сторону наклона. В это время происходит выдох.
Движение повторяется 3 - 5 раз с незначительным увеличением угла поворота.
2. Самомобилизация
грудного отдела разгибанием на выдохе.
Больной сидит, руки вытянуты, направлены вниз и косо в стороны,
ладони повернуты вперед, пальцы растопырены. Во время максимального активного 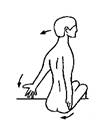 выдоха пациент переразгибает грудной
отдел, усиливает отведение рук кзади. Голова при этом отклоняется назад, но не
запрокидывается, взгляд направлен к подбородку. Таз фиксирован. Прием повторяется
5 раз.
выдоха пациент переразгибает грудной
отдел, усиливает отведение рук кзади. Голова при этом отклоняется назад, но не
запрокидывается, взгляд направлен к подбородку. Таз фиксирован. Прием повторяется
5 раз.
 3. Самомобилизация верхнегрудного
отдела позвоночника смещением головы назад.
3. Самомобилизация верхнегрудного
отдела позвоночника смещением головы назад.
Пациент
сидит на стуле, опираясь на его спинку остистым отростком нижнего позвонка
блокированного сегмента. Мобилизация происходит за счет смещения головы назад
в горизонтальной плоскости, без ее запрокидывания. Делается 5-10 движений
головой вперед-назад.
4. Самомобилизация
нижнегрудного отдела позвоночника сгибанием и разгибанием на четвереньках.
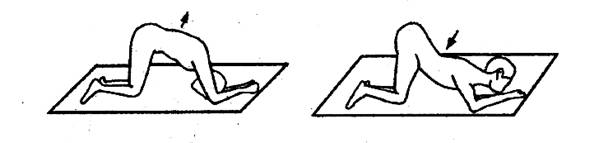 Пациент стоит на коленях и локтях. Локти
опираются о пол на уровне головы. На вдохе спина выгибается кверху
(кифозирование), голова упирается в пол, на выдохе - спина прогибается вниз
(лордозирование), голова, отрываясь от пола, разгибается до горизонтали. Прием повторяется 5-7 раз.
Пациент стоит на коленях и локтях. Локти
опираются о пол на уровне головы. На вдохе спина выгибается кверху
(кифозирование), голова упирается в пол, на выдохе - спина прогибается вниз
(лордозирование), голова, отрываясь от пола, разгибается до горизонтали. Прием повторяется 5-7 раз.
 5. Самомобилизация нижнегрудного отдела
позвоночника разгибанием и боковым наклоном стоя.
5. Самомобилизация нижнегрудного отдела
позвоночника разгибанием и боковым наклоном стоя.
Верхний
позвонок блокированного сегмента нижнегрудного отдела позвоночника фиксируется
краями вторых пальцев обеих рук, охватывающих снизу грудную клетку. Локти
максимально отводятся кзади. На
выдохе пациент максимально разгибается. Делается 5-7 повторений с попытками
несколько увеличить прогиб. То же самое осуществляется боковыми наклонами
вправо и влево.
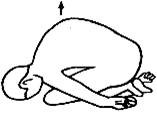 6. Самомобилизация
грудного отдела сгибанием на вдохе сидя на пятках
6. Самомобилизация
грудного отдела сгибанием на вдохе сидя на пятках
Больной
садится на пятки и сгибается «ёжиком» так, что голова упирается в колени и в пол,
верхняя часть туловища лежит на бедрах. Руки вытянуты назад, кисти лежат рядом
со стопами 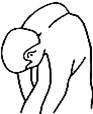 ладонями вверх. Из этого положения
пациент делает глубокий вдох, направляя его в зону блокированных ригидных
сегментов. Как будто ёжик выпускает в этом месте иголки. Прием выполняется 5-7
раз.
ладонями вверх. Из этого положения
пациент делает глубокий вдох, направляя его в зону блокированных ригидных
сегментов. Как будто ёжик выпускает в этом месте иголки. Прием выполняется 5-7
раз.
7. Самомобилизация
верхних ребер сгибанием на вдохе сидя.
Пациент сидит наклонясь вперед. Руки свободно свисают вниз таким
образом, что бедро на стороне мобилизации оказывается между ними, а верхние
ребра смещаются вперед, создавая перенапряжение в реберно-позвоночных суставах.
Глубоким вдохом больной мобилизует ригидные ребра. Делается 5-7 вдохов и
выдохов.
Целенаправленная
работа с мышцами грудной клетки и грудного отдела 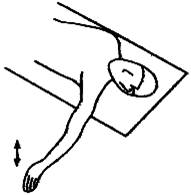 позвоночника.
позвоночника.
Постизометрическая
саморелаксация мышц грудной клетки и грудного отдела позвоночника.
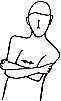
1. Саморелаксация
грудных мышц
Пациент
лежит на спине, на краю кушетки. Рука на стороне спазмированной мышцы
отводится в сторону и чуть кверху, свисает свободно с края кушетки до
наступления под действием силы тяжести состояния преднапряжения, что
проявляется возникновением сопротивления дальнейшему опусканию руки. Затем на
медленном глубоком вдохе больной приподнимает ее на 2 -
 2. Саморелаксация мышц межлопаточной
области а) Саморелаксация надостной мышцы.
2. Саморелаксация мышц межлопаточной
области а) Саморелаксация надостной мышцы.
Пациент
захватывает здоровой рукой нижнюю треть противоположного плеча на стороне боли
в лопатке. Плечо максимально приводится перед груда» до появления
сопротивления. После чего на вдохе делается попытка
отведения «больной» руки, удерживаемой «здоровой» в течение 10 с. Затем во
время выдоха на фоне релаксации надостной мышцы усиливается приведение руки и
прием повторяется из достигнутой позиций 5 - 7 раз,
 б)
Саморелаксация подостной мышцы. Больной лежит на спине. Рука на больной
стороне согнута в локтевом суставе и отведена от корпуса под прямым углом,
ладонь направлена вниз. Предплечье свисает с края стола, ротируя плечо внутрь.
Сила тяжести создает преднапряжение, подостной мышцы. Пациент приподнимает
предплечье вверх и сохраняет это положение 20 с, затем расслабляет руку, давая
ей опуститься на новую позицию за счет достигнутой релаксации. Прием
повторяется 5-7 раз.
б)
Саморелаксация подостной мышцы. Больной лежит на спине. Рука на больной
стороне согнута в локтевом суставе и отведена от корпуса под прямым углом,
ладонь направлена вниз. Предплечье свисает с края стола, ротируя плечо внутрь.
Сила тяжести создает преднапряжение, подостной мышцы. Пациент приподнимает
предплечье вверх и сохраняет это положение 20 с, затем расслабляет руку, давая
ей опуститься на новую позицию за счет достигнутой релаксации. Прием
повторяется 5-7 раз.
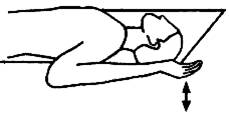 в) Саморелаксация подлопаточной мышцы.
Пациент в положении лежа на спине, отводит больную руку, согнутую в локтевом
«уставе под прямым углом в сторону и забрасывает ее в направлении головы.
Ладонь обращена вверх. Предплечье приподнято и находится над краем стола, оно
приподнимается произвольно из положения преднапряжения на
в) Саморелаксация подлопаточной мышцы.
Пациент в положении лежа на спине, отводит больную руку, согнутую в локтевом
«уставе под прямым углом в сторону и забрасывает ее в направлении головы.
Ладонь обращена вверх. Предплечье приподнято и находится над краем стола, оно
приподнимается произвольно из положения преднапряжения на
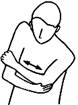 3. Саморелаксация мышц межлопаточной области
3. Саморелаксация мышц межлопаточной области
Чаще
спазмируется средняя часть трапециевидной мышцы. Пациент сидит поперек кушетки
или на стуле. Здоровой рукой он захватывает руку на больной стороне за локоть и
тянет ее к противоположному плечу, отводя лопатку и растягивая мышцы до
состояния преднапряжения. После чего на вдохе пытается отвести локоть, здоровая
рука противодействует этому движению 10с. В фазе расслабления на выдохе рука
за локоть еще больше смещается в противоположную сторону. Делается 5-7 повторений
за один подход.
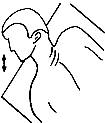 4. Саморелаксация мышцы, выпрямляющей
позвоночник
4. Саморелаксация мышцы, выпрямляющей
позвоночник
а)
Саморелаксация шейного и верхнегрудного отдела мышцы, выпрямляющей
позвоночник. Пациент лежит на животе, голова находится на краю стола, опираясь
об него нижней челюстью, повернута в сторону напряженной мышцы. На медленном
вдохе пациент немного приподнимает голову и задерживает ее в этом положении на
10 с, затем на медленном
выдохе голова опускается, свисая с края сто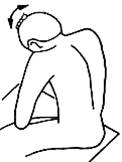 ла. Прием выполняется 3 - 5 раз. Для
проработки шейного отдела достаточно приподнять голову на 2 -
ла. Прием выполняется 3 - 5 раз. Для
проработки шейного отдела достаточно приподнять голову на 2 -
б)
Саморелаксация всей мышцы, выпрямляющей позвоночник (кроме нижнепоясничного
отдела). Пациент сидит на стуле или поперек кушетки. Кисть руки,
противоположной напряженной мышце, кладет на темя, наклоняет и вращает голову и
корпус в свою сторону до ощущения преднапряжения мышцы на вершине кифоза.
Затем он напрягает мышцу, делая попытку вернуть позвоночник в выпрямленное
положение, одновременно на вдохе удерживает голову и корпус в том же положении,
взор повернут в сторону работающей мышцы. Эта фаза продолжается 10 с, после
чего на выдохе рас слабляется
и отводит голову дальше в том же направлении, глаза повернуты в сторону ротации
и наклона (10 с). Цикл повторяется 5-7 раз.
 5. Саморелаксация
5. Саморелаксация 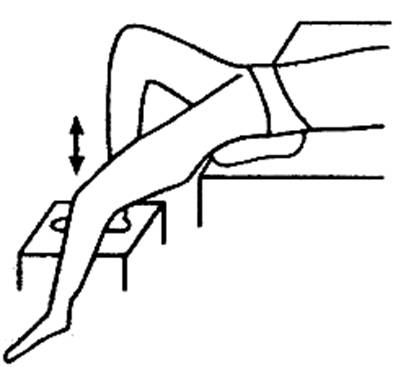 прямой мышцы живота.
прямой мышцы живота.
а) Саморелаксация верхней порции прямой мышцы живота (боль у мечевидного
отростка и у нижнего края реберной дуги). Больной лежит на спине, плечи на
краю стола. На медленном вдохе он приподнимает голову и плечи, смотрит на
болезненную область. Остается в этом положении 10 с. Во время медленного выдоха плечи и голова опускаются, взор
переводится вверх. Мышцы живота расслабляются. Делается 5 - 7 повторений.
б)
Саморелаксация нижней порции прямой мышцы живота (боль в области лонного
сочленения). Пациент лежит на спине, на конце стола, опираясь на его край
ягодицами. Одна нога опирается на низкий стульчик (или скамеечку) так, чтобы
колено располагалось несколько выше корпуса. Другая нога свободно свисает, под
ягодицу с этой же стороны подложена небольшая подушечка. Под тяжестью ноги
создается преднапряжение гомолатеральной прямой мышцы живота. Затем больной
приподнимает колено на больной стороне на 1 -
Тренировка расслабленных мышц грудного отдела позвоночника
и грудной клетки.
Современный
образ жизни (вождение машины, работа за компьютером, чтение, сидение в
расслабленной позе с согнутой спиной) приводит к нарушениям двигательного
стереотипа (верхний перекрестный и «этажный» синдромы), что проявляется
сутулостью (чрезмерным кифозированием грудного отдела позвоночника), смещением
головы вперед (шейным гиперлордозом), неполноценным дыханием. Итогом являются
хроническая цервикалгия, супраскапалгия, брахиалгия, торакалгия, абдомиалгия,
раннее развитие дистрофического процесса позвоночника (деформирующий спондилез,
спондилоартроз). Детренированными, ослабленными оказываются нижние фиксаторы
плечевого пояса: межлопаточные мышцы, передняя зубчатая, нижняя часть
трапециевидной мышцы, широчайшая мышца спины.
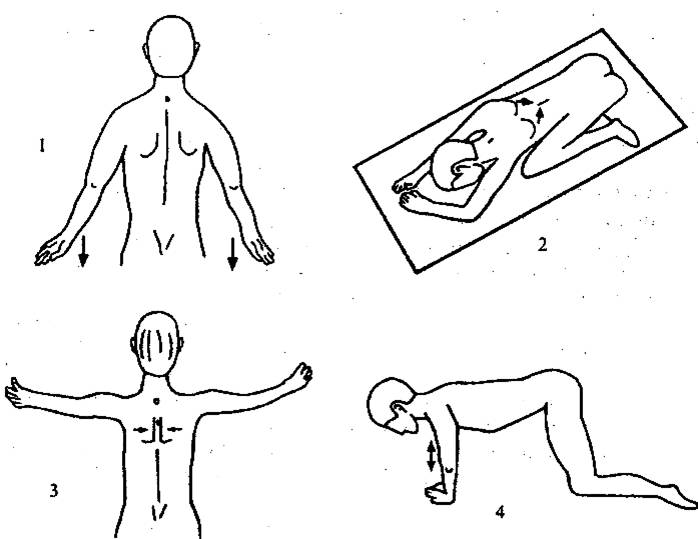
1. Тренировка нижних фиксаторов лопатки, лежа
на животе. Пациент лежит на животе, касаясь лбом стола. Руки вытянуты вдоль
туловища, ладони повернуты вверх. Из этого положения больной слегка отрывает
руки от пола, тянет плечевой пояс и лопатки вниз. Затем на вдохе приподнимает
верхнюю часть корпуса (голову, шею и грудь) одним блоком, не запрокидывая
голову назад. Фиксирует это положение 1 - 2 с, после чего расслабляет все мышцы
и повторяет упражнение 7 -12 раз. Упражнение выполняется в медленном темпе без
резких движений.
2. Тренировка нижней части трапециевидной
мышцы наклоном вперед из положения, сидя на пятках
Из
положения, сидя на пятках, пациент наклоняется вперед таким образом, чтобы лоб
упирался в ложе, а ягодицы оторвались от пяток. Кисти рук лежат свободно перед
головой, локти разведены в стороны. Опора на голову, а не на локти сохраняется
в течение всего упражнения. Далее больной тянет лопатки вниз, не приближая их,
друг к другу. Упражнение повторяется 7-12 раз. Рекомендуется использовать это
упражнение при высоком дыхании и бронхоспазме.
По
мере овладения этими упражнениями целесообразно обучить больного контролировать
напряжение нижней порции трапециевидной мышцы пальпацией ее большим пальцем
противоположной руки. После этого он может тренировать их в любом положении,
вырабатывая привычку расправлять плечевой пояс и выпрямлять позвоночник в
течение всего дня.
3. Тренировка межлопаточных мышц лежа на
животе
Пациент
лежит на животе, упираясь подбородком в пол. Руки на уровне плеч разведены в
стороны, ладони обращены вниз. Из этого положения больной осторожно
приподнимает руки от пола, сводя лопатки вместе и направляя пальцы рук вверх
(«взмах крыльями»), затем медленно опускает их в исходную позицию. Упражнение
выполняется плавно, напряжение до легкого дискомфорта концентрируется только в
межлопаточной области, повторяется 7 -12 раз. По мере тренировки добавляется
отягощение гантелями весом 1,0 -
4. Тренировка передней зубчатой мышцы с
упором не четвереньках Пациент становится на четвереньки, держит голову
прямо, не допуская запрокидывания ее назад, позвоночник выпрямлен параллельно
ролу. Затем больной поворачивает руки так, что кисти обращены пальцами друг к
другу: Центр тяжести смещается вперед к голове, руки переходят в позицию упора,
полусогнуты в локтевых суставах, во время выдоха отводятся кнаружи. Спина
остается прямой «как доска», лоб обращен к полу, лопатки разведены, брюшной
пресс напряжен. На вдохе руки выпрямляются, центр тяжести перемещается на них.
Упражнение повторяется 7 -12 раз.
Самомассаж
при торакалгии, абдомиалгии, вертебровисцеральных синдромах.
Самомассаж
грудной клетки.
Особенностями
самомассажа грудной клетки являются применение сочетанных методик, включающих
элементы классического, соединительнотканного и точечного массажа. Из-за малой
доступности среднего отдела спины, межлопаточной области при обработке этих
участков приходится использовать механические массажеры, мячики.
Методика
массажа.
Массаж
начинается с задней поверхности грудной клетки. Вначале в положении сидя
осуществляется массаж доступных участков трапециевидной мышцы. Мышца
массируется попеременно противоположной рукой. Проводятся поглаживания,
растирание и разминание.
Таким
же образом на боковой поверхности грудной клетки обрабатывается широчайшая
мышца спины.
Массаж
паравертебральных зон от С7 до Τ4 проводится пальцами правой руки на своей и противоположной
стороне. Акцент делается на воздействие в области верхних и внутренних краев
лопаток, растирание межостистых промежутков. Ленточным массажером из деревянных
катушек диагональными и поперечными возвратными движениями массируются
межреберные промежутки в области спины от Т12 до Т6, (в
работу вовлекаются боковые и задние отделы межреберных промежутков, натяжение
ленты усиливается при движении в направлении к позвоночнику), лопатки (акцент
при движении в направлении плеча), паравертебральные зоны, межлопаточная
область и внутренний край лопатки (акцент при движениях вверх к позвоночнику и
в сторону внутреннего угла лопатки).
Триггерные
точки в верхней задней зубчатой мышце, в подостной, многораздельной,
подвздошно-реберной мышцах, в широчайшей мышце спины, болезненные
паравертебральные и межостистые точки могут быть инактивированы давлением на них
теннисным мячиком, который подкладывается под спину в проекции активной точки.
Больной лежит на мячике 1 - 2 мин;  Прием повторяется 2 - 3 раза в день.
Прием повторяется 2 - 3 раза в день.
Самомассаж
передней стенки грудной клетки проводится в положении сидя или лежа. Массаж
осуществляется попеременно, то на одной, то на другой стороне противоположной
рукой. При обработке грудных мышц применяются поглаживание, растирание,
разминание, вибрация в направлении от грудины к подмышечным ямкам. Штрихованию
подвергается грудина и грудино-реберные, грудино-ключичные сочленения. Движения
проводятся в направлении яремной вырезки грудины, к средней линии в восходящем
направлении. Длинными движениями массируются над- и подключичная
области, реберные дуги.
Подключичная
мышца обрабатывается глубоким точечным растиранием. Растирание по межреберьям
осуществляется от мечевидного отростка к боковой поверхности грудной клетки.
Триггерные и биологически активные точки после их диагностики подлежат
избирательной прессуре или точечному массажу.
Самомассаж
живота.
Массаж живота проводится в положении пациента лежа на
спине, воздействие осуществляется справа налево, по часовой стрелке, используются
поглаживание, растирание, разминание, вибрация. Короткое штрихование
осуществляется в стороны от пупка, по наружному краю прямой мышцы живота от
пупка к реберной дуге и симфизу, Короткие и длинные обхватывающие движения по
реберной дуге к мечевидному отростку и от передней верхней оси подвздошной
кости к лонному сочленению по краю косой мышцы живота (пальцы идут изнутри
кнаружи). Точечный массаж используется на триггерных точках в прямых, косых
мышцах живота, в пирамидальной мышце при абдомиалгиях.
